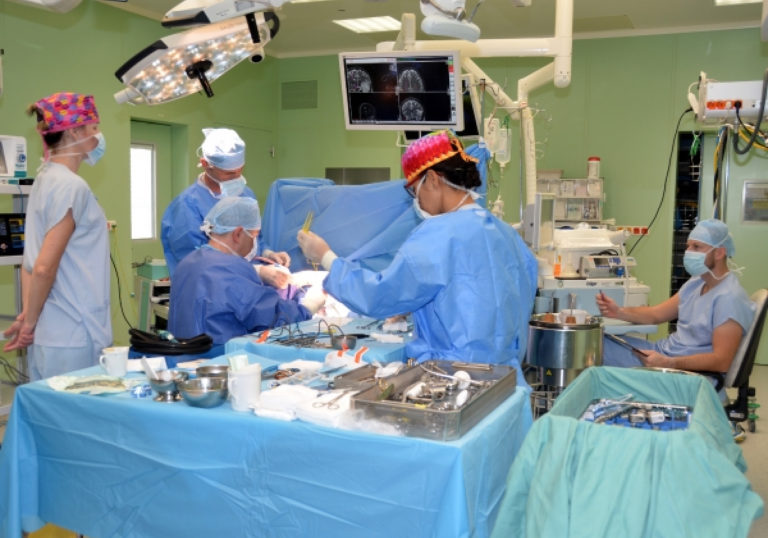
Lékaři Fakultní nemocnice u svaté Anny v Brně provedli jubilejní 200. operaci pacienta s nádorem mozku, při které je pacient při vědomí a hovoří s lékaři, uvedla dnes mluvčí nemocnice Dana Lipovská. Ta dále dodala, že první takovou operaci nemocnice provedla jako jedna z prvních v České republice už v roce 1997.
Operace nádoru mozku, kdy je pacient při vědomí, s lékaři hovoří a provádí různé úkoly monitorující jeho vyšší nervovou činnost, se dnes již stává poměrně rutinní záležitostí.
Operace nádorů mozku technikou tzv. awake kraniotomie, kdy pacienta v průběhu operace lékaři probouzí a testují, byla zpočátku spíše výjimečná. V posledním desetiletí se ovšem stává čím dál běžnější, přičemž se lékaři neomezují pouze na pacienty s nádory mozku, ale také na ty s epilepsií nebo cévním onemocnění mozku. Není to však operace vhodná pro každého pacienta. Pan Jaroslav Koukol (36 let) z Jindřichohradecka mohl – vzhledem k věku a fyzické i psychické kondici – zákrok podstoupit.
„Pacientovi jsme odoperovali nádor, který se nacházel v oblasti zodpovídající za funkce jako je řeč nebo paměť. Proto jsme ho během operace probudili, komunikovali s ním a testovali tyto schopnosti s cílem zabránit jejich poškození,“ uvedl přednosta Neurochirurgické kliniky Radim Jančálek.
Sám Jaroslav Koukol k tomu den po zákroku dodal: „Operaci si pamatuji jen matně, vím, že se někdo na něco ptal, ale na detaily si nevzpomínám. Před operací jsem byl pozitivně naladěný, věřil jsem lékařům.“
U operace je kromě neurochirurgického a anesteziologického týmu také neurolog a neuropsycholog. Právě neuropsycholog hraje nezastupitelnou roli při výběru vhodných pacientů a testování během operace. Pacient ho zná již ze vstupního vyšetření, kdy ho připravuje na otázky a úkoly, se kterými se v průběhu zákroku setká, takže předem ví, co může očekávat. „U pana Koukola jsme monitorovali běžné věci typu paměť a řeč, poznával obrázky, počítal nebo mluvil o rodině. Můžeme však také testovat specifické požadavky, například věci svázané s profesí jako je hraní na hudební nástroj, vyšší matematika, schopnost sociální interakce a podobně,“ doplnil Radim Jančálek.
Kromě neuropsychologa je důležitá během operace také přítomnost neurologa, který sleduje EEG a snímá elektrické záznamy z různých částí těla, což vypovídá například o funkčnosti dráhy pro hybnost nebo citlivost. Současně se s neurochirurgem podílí na elektrické stimulaci vybraných částí mozku, čímž je na krátkou dobu vyřadí z funkce a pacient tak na chvíli není schopen daný úkol provádět. Neurochirurg tak ví, kterou část mozku může bezpečně odstranit a kterou ne.
Kromě běžných operací nádorů mozku provádí v současné době na Neurochirurgické klinice FNUSA a LF MU zhruba 20 takto zajištěných operací ročně. Počty postupně narůstají, tak jak přibývá pacientů s nádory mozku. I když jsme svědky rychlého rozvoje medicíny, zůstává prozatím operační výkon nejdůležitější součástí léčby většiny nádorů mozku. „Jelikož je našim cílem co nejbezpečnější operace pro pacienta, který se pak bude moci vrátit do běžného života, je pravděpodobné, že podobné výkony budeme do budoucna provádět mnohem častěji a s pacientem komunikovat běžně po celou dobu operace. Díky našim zkušenostem tomu prakticky nic nebrání. Na druhou stranu je nutné vždy zvažovat přínos pro konkrétního pacienta, pro něhož je probuzení a testování v průběhu operace zvýšenou zátěží. Díky této technice jsme ovšem schopni odoperovat nádory, které se dříve považovaly za příliš rizikové a zachovat přitom kvalitu života pacientů. I když může být pohled na pacienta s otevřenou lebkou a obnaženým mozkem pro pozorovatele nepřestavitelný, nejdůležitější je nakonec spokojenost pacientů po operaci, z nichž absolutní většina uvádí, že se nejednalo o stresující zážitek a jsou za tuto možnost vděčni,“ dodal přednosta Radim Jančálek.